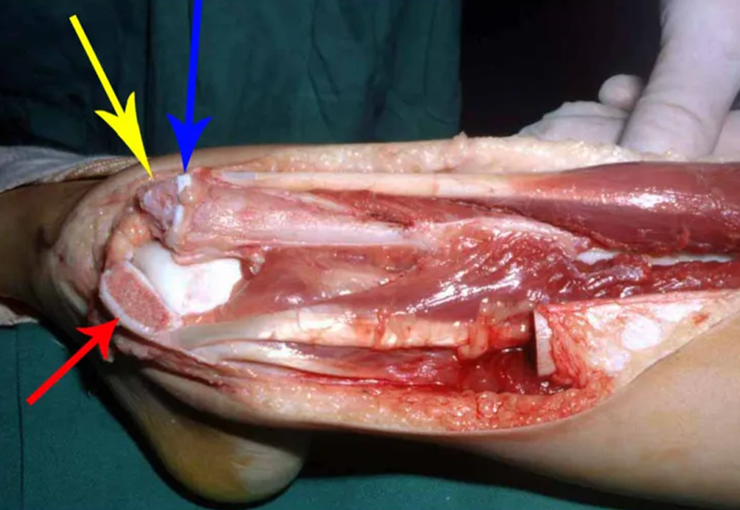
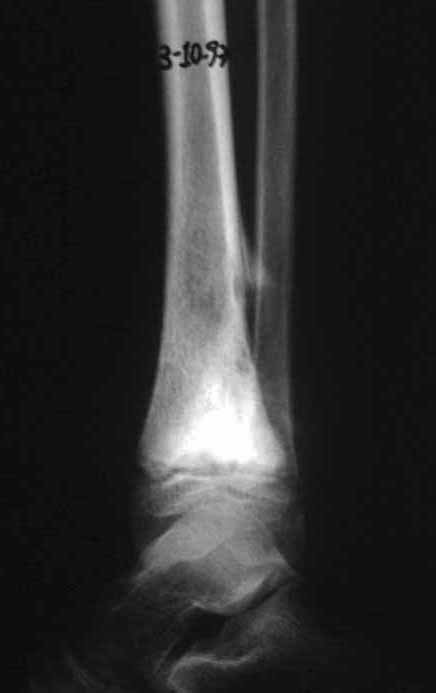
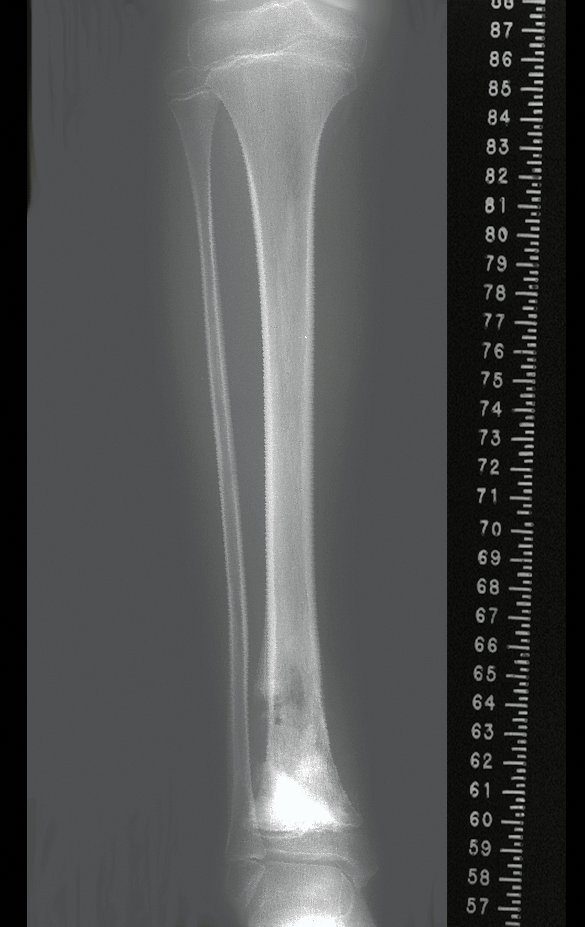
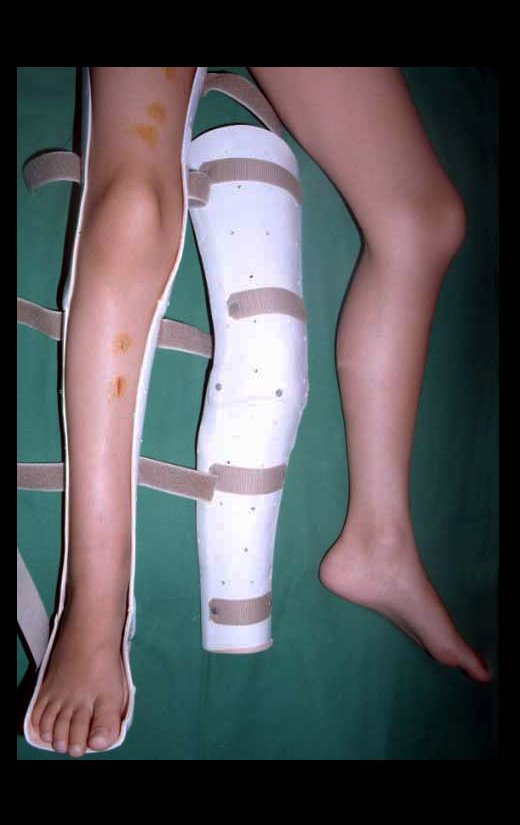
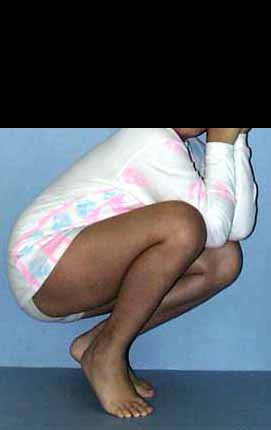
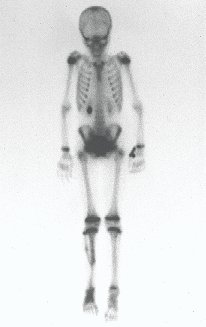
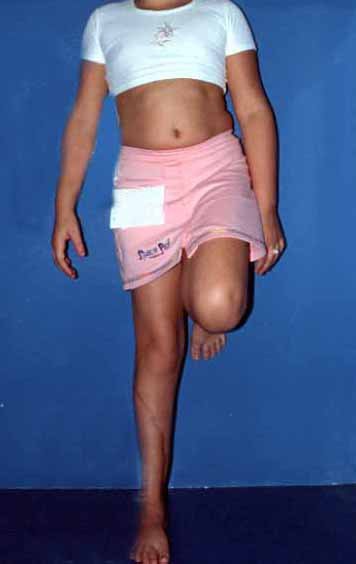
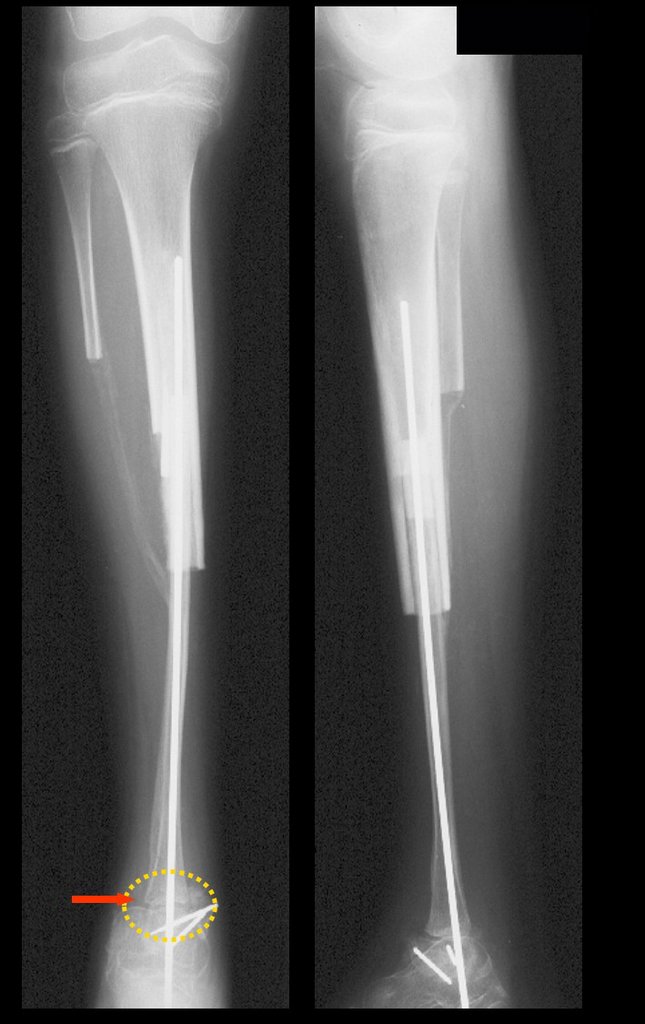
Auto Transplantation of the Distal Fibula Growth Plate. Patient in December 1996, eight years old, with osteosarcoma of the distal meta-epiphyseal region of the tibia, treated with neo-adjuvant chemotherapy (Figures 1 to 4).
Autotransplantation of the distal fibula growth plate. Osteosarcoma of the distal region of the tibia. Tibialization of the distal fibula with preservation of the epiphyseal plate.
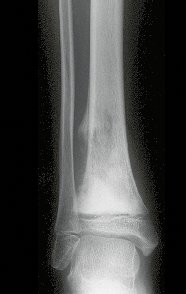
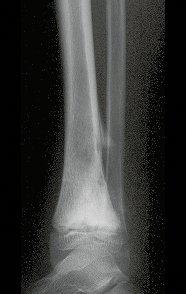
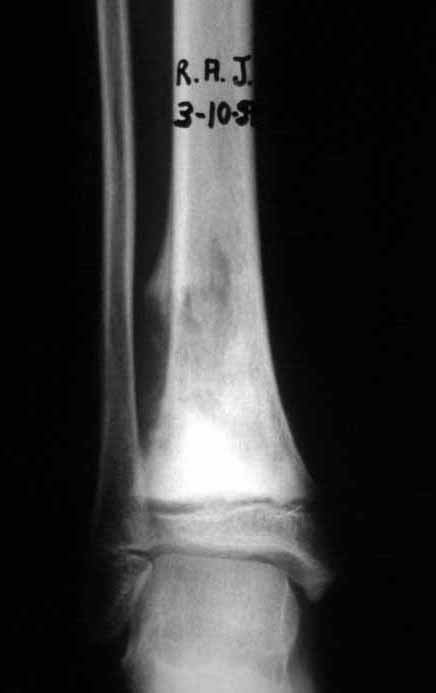
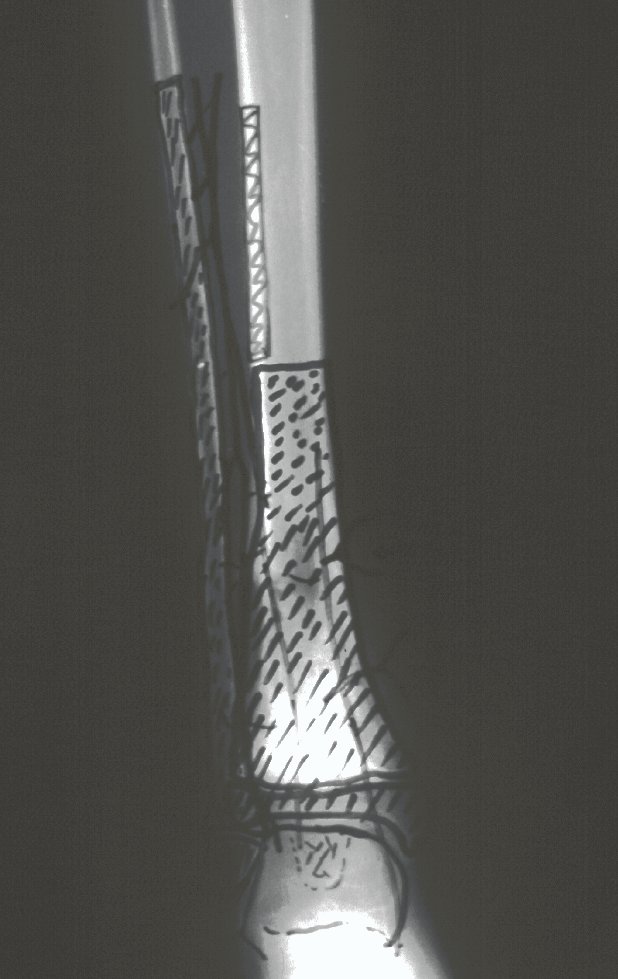
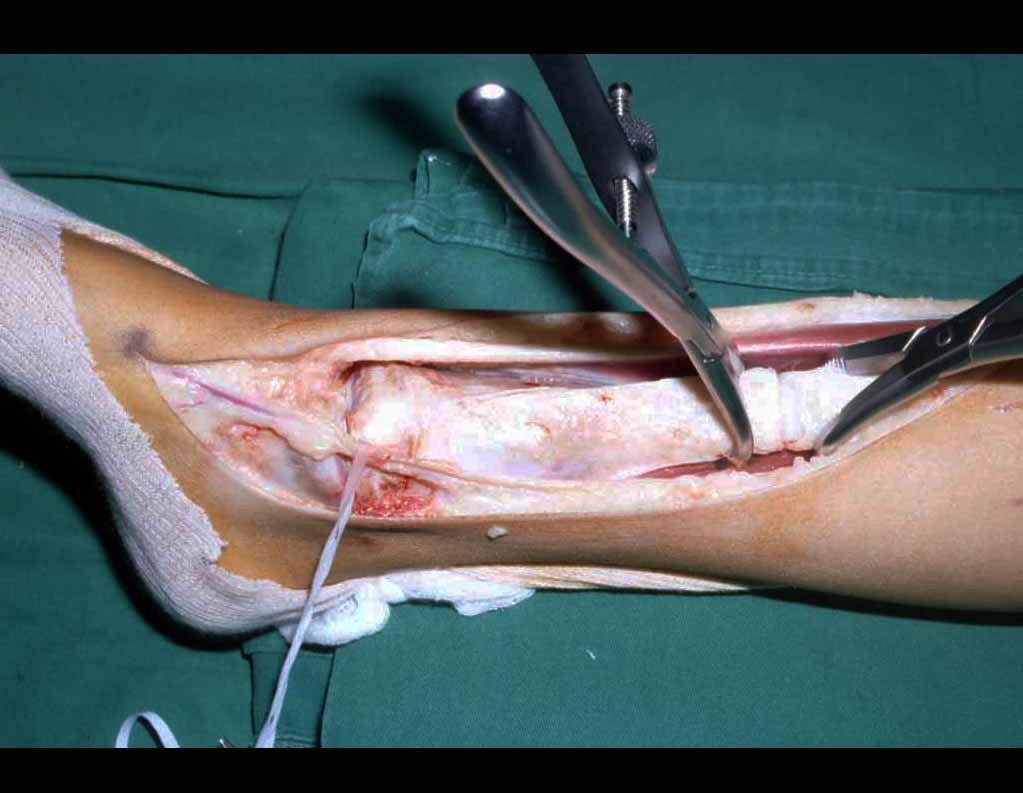
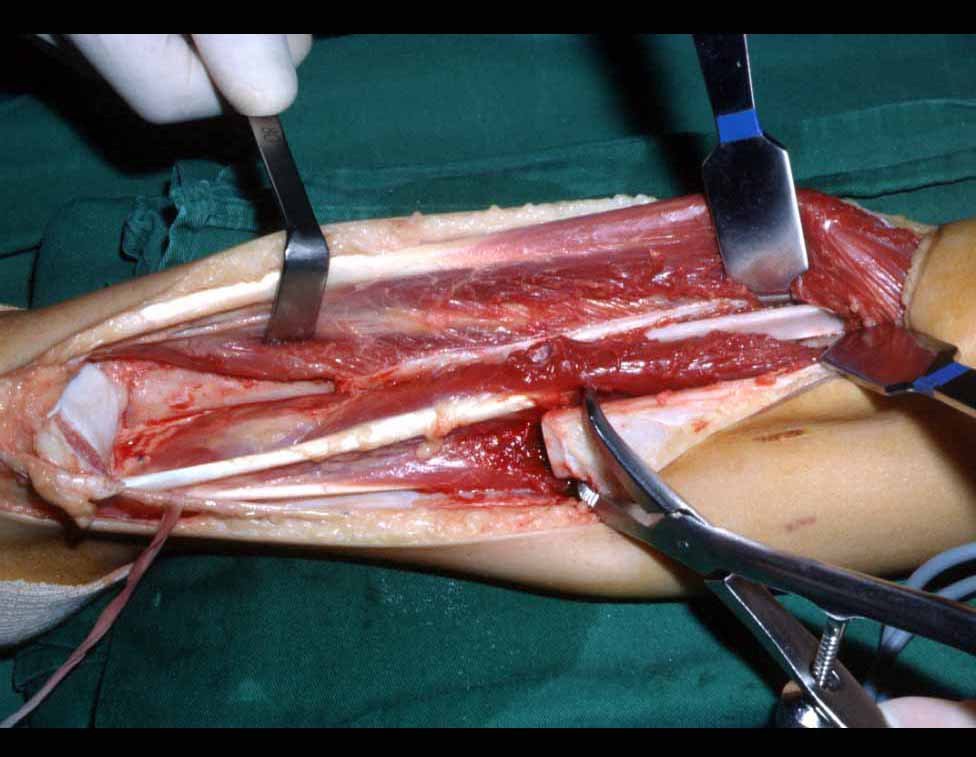
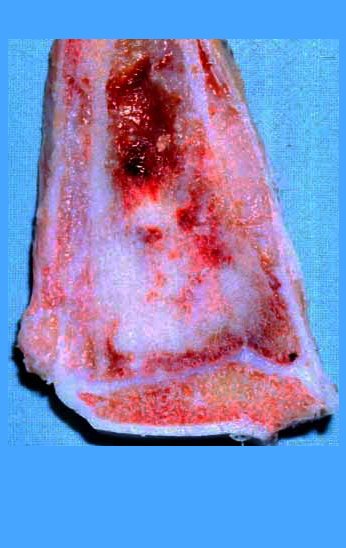
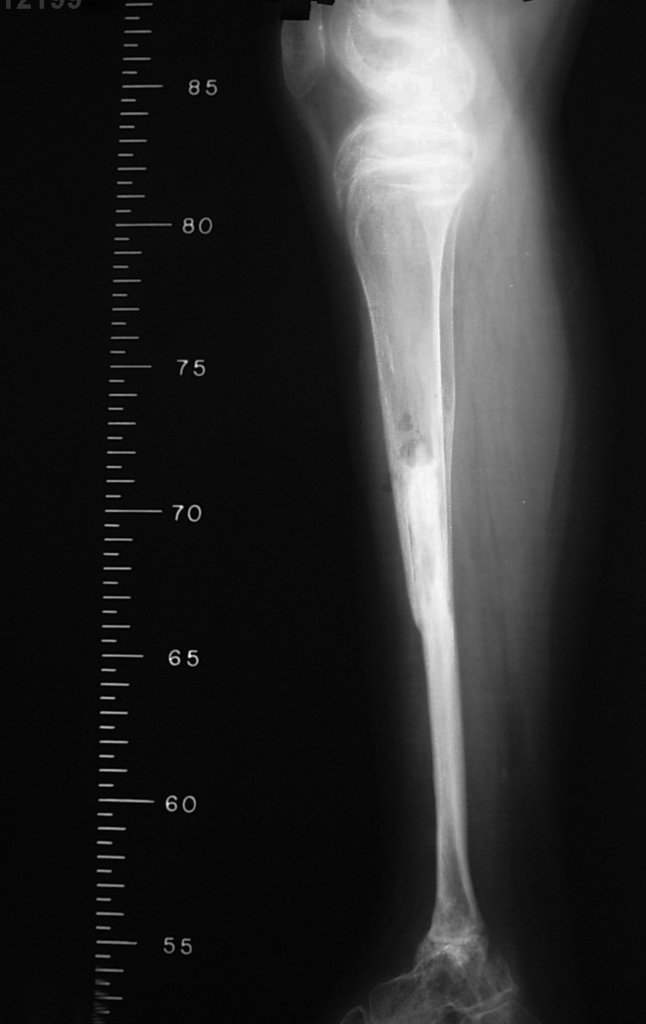
The tomography shows a tumor close to the growth plate, requiring its resection, as an oncological margin (figure 5). How to reconstruct this segment in a seven-year-old child and avoid lower limb discrepancy? Our proposal was to resect the distal 1/3 of the tibia and reconstruct it with the fibula on the same side, transferring the fibula to replace the tibial defect. In this transfer, we would take the vascularized fibula, with the physeal plate, arthrodesing its epiphysis with the talus and nailing the proximal 1/3 of the fibula in the proximal segment of the tibia. We perform x-rays, arteriography and planning for execution (figures 6.7 and 8).
Planning this procedure must include the creation of an orthosis that will serve to immobilize the operated limb. We make a raw foot plaster that will serve as a mold for modeling the orthosis, made of polypropylene (figure 9).
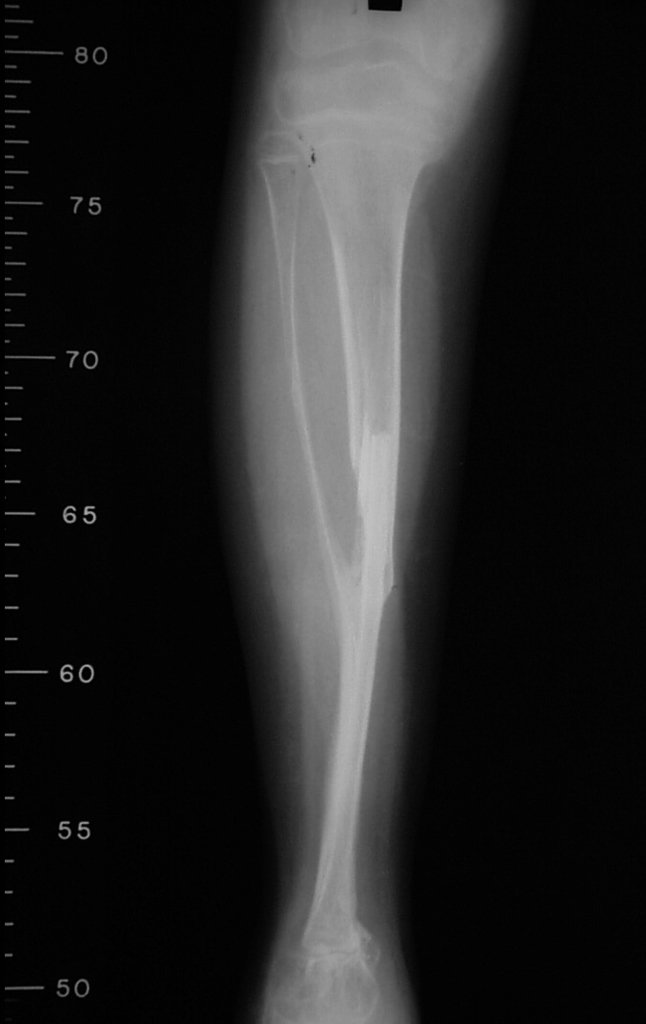
The tumor resection surgery, encompassing the entire distal third of the tibia, and the reconstruction of this segment with autotransplantation of the growth cartilage from the fibula to the tibia are detailed in figures 10 to 20.

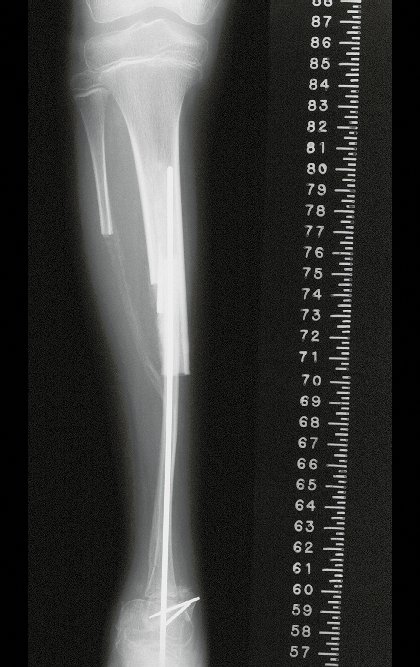
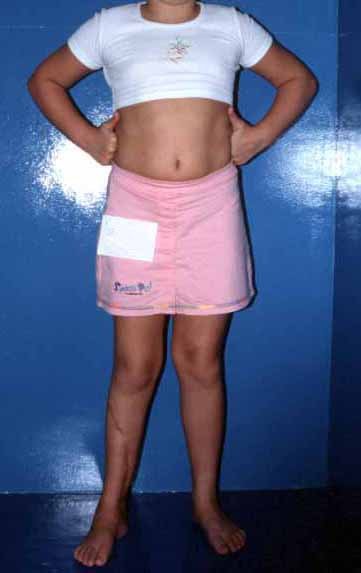
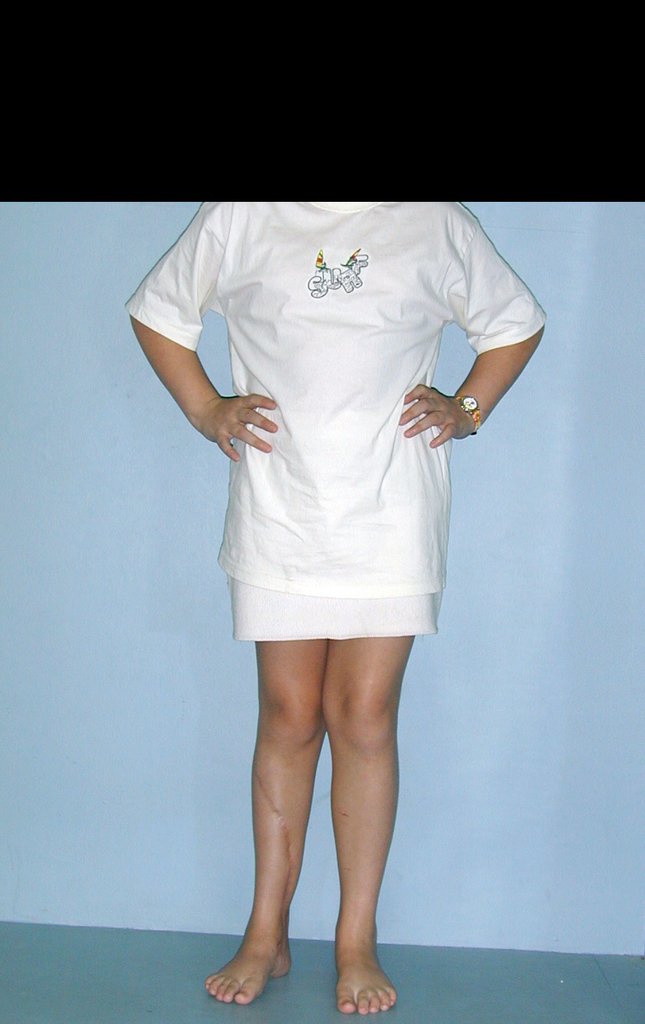
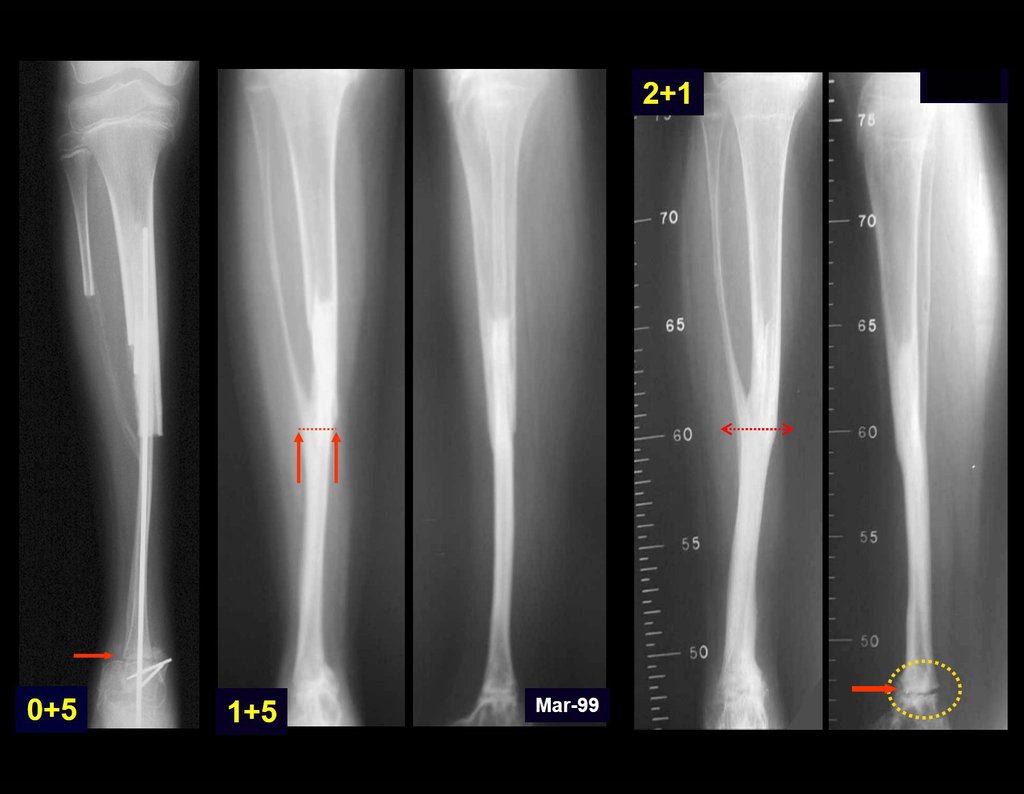
Radiographic documentation and monitoring of the patient’s rehabilitation after reconstruction are illustrated in figures 21 to 46.
This technique of autotransplantation of the fibula, with its growth plate, to replace the distal segment of the tibia, in young children, is an excellent alternative for autologous biological reconstruction that preserves the growth of the limb, avoiding discrepancies.
It was published in the Brazilian Journal of Orthopedics and Traumatology in November 1998, vol. 33 – number 11.
Author: Prof. Dr. Pedro Péricles Ribeiro Baptista
Orthopedic Oncosurgery at the Dr. Arnaldo Vieira de Carvalho Cancer Institute
Office : Rua General Jardim, 846 – Cj 41 – Cep: 01223-010 Higienópolis São Paulo – SP
Phone: +55 11 3231-4638 Cell:+55 11 99863-5577 Email: drpprb@gmail.com